5.8/Q1,南昌大学用mimic发高分文献!
- 2026-06-04 06:18:00



欢迎扫码
关注我们
关注我们
01
引言
"你是否想过,医院里每一声心跳、每一次呼吸、每一份病历,都可能隐藏着拯救生命的密码?今天,我们要揭秘一个‘医疗界的宝藏数据库’——MIMIC!它收录了全球数万重症患者的真实临床数据,从心电图到用药记录,从实验室指标到影像报告,堪称医学研究的‘金矿’。
无论是医生、科研人员,还是对医疗大数据感兴趣的你,MIMIC都可能成为突破瓶颈的关键。但如何从海量数据中提取价值?如何避开常见‘坑’?这篇文章,我们将带你从零开始探索MIMIC,揭开它的神秘面纱,甚至分享一个‘小白也能上手’的分析技巧!
02
文献解读

发表期刊:World J Emerg Surg
发表日期:2025年9月29日
影响因子:5.8/Q1
03
研究背景
腹内压(IAP)在重症急性胰腺炎(SAP)中关键地推动器官衰竭的进展。然而,传统的静态IAP监测未能充分捕捉损伤的动态演变。本研究旨在评估累积IAP暴露(CumIAP)和动态轨迹对SAP预后的影响。
04
研究方法
本回顾性队列研究分析了江西队列(2005-2023)中1,008名ICU住院SAP患者,以及2008-2019年MIMIC-IV组83名患者。CumIAP通过对连续IAP测量的时间加权积分进行量化。建立了多元Cox回归模型和限制立方样条(RCS),以分析CumIAP与死亡、感染性胰腺坏死(IPN)及持续性多器官衰竭(PMOF)之间的剂量-反应关系。介导分析评估了CumIAP在白蛋白(ALB)和急性坏死收集(ANC)相关结局中的作用。采用潜在类别增长混合模型(LCGMM)识别动态IAP轨迹亚型,并分析各轨迹组与不良预后之间的关联。
05
研究结果

01
受试者的基线特征
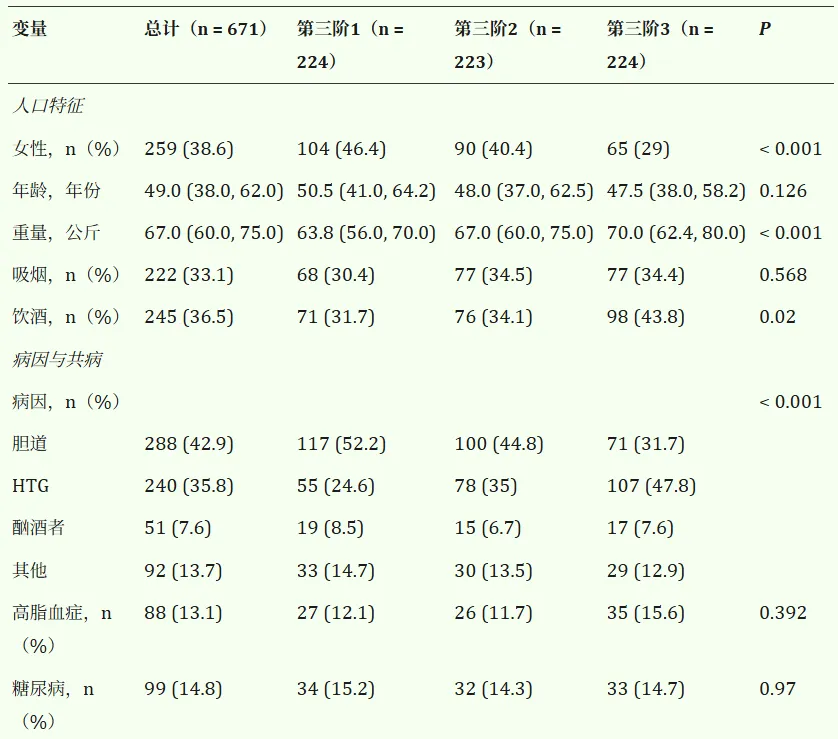
本研究共纳入671名完成7天IAP监测的SAP患者,进行累积暴露分析。其中,女性259人(38.6%)和男性412人(61.4%),中位年龄为50.2岁。在按CumIAP三元数分组受试者后,观察到其基线特征和临床结局有显著差异(见表1)。具体而言,与T1组相比,T3组的基线IAP、Cr、BUN、TG、APACHE II评分更高,目视率更高,手术或PCD干预率更高(均为P<0.05)。病因方面,胆道性胰腺炎在T1型中占主导(52.2%),而高甘油三酯血症诱发的胰腺炎在T3型中最为常见(47.8%,P率<0.001)。此外,概率密度曲线和直方图显示,CumIAP在临床结局(死亡、IPN和PMOF)方面比单日测量的IAP更具分辨力(见图)。2)。临床结局方面,T3组的LOS、ANC、IPN和PMOF显著升高(All P < 0.001)(见表2)。此外,Kaplan–Meier分析显示T3的死亡率显著更高(T1为39.3%,T1为11.2%,T2为19.3%;对数秩P < 0.05)(图。3)。

02
CumIAP与SAP受试者预后不良的关联
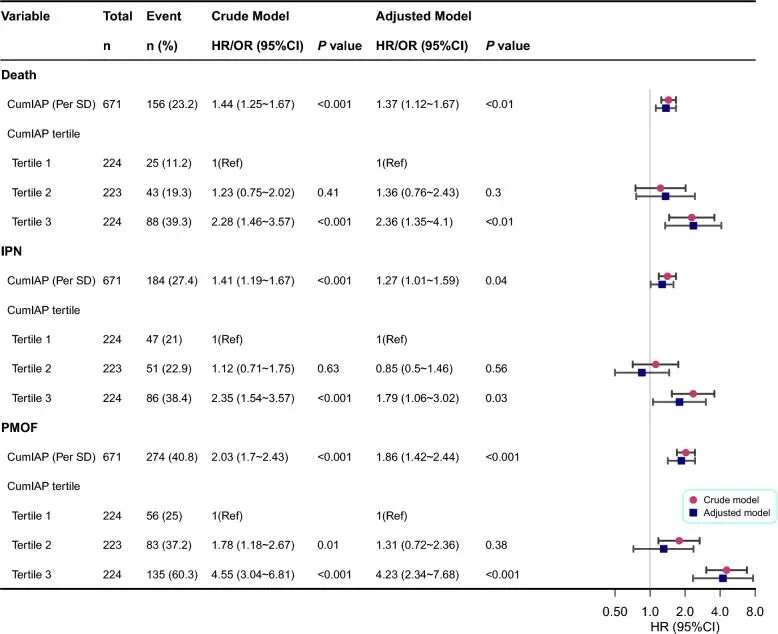
在Cox回归之前,已确认了比例风险假设并评估了共线性。CumIAP满足比例风险假设,未发现共线变量(见表S3和图)。第二季)。随后,在多变量Cox回归中,CumIAP与不良结局显著相关。每次CumIAP的SD增加,都与院内死亡风险增加37%相关(HR = 1.37,95% CI:1.12–1.67),IPN风险增加27%(HR = 1.27,95% CI:1.01–1.59),PMOF风险增加86%(HR = 1.86,95% CI:1.42–2.44)。当CumIAP被分类分析时,T3组患者结局不良的风险显著高于T1组(见图)。4)。RCS模型与死亡率和PMOF呈正线性关系,与IPN呈U形关系(P代表非线性=0.004),观察到最低的IPN风险约为79.44 mmHg(见图)。5)进一步的ROC分析确定了CumIAP的最佳阈值约为90.91用于预测住院死亡率和PMOF,预测IPN为89.25,AUC分别为0.70、0.67和0.69(图)。S3和表S4),表示可接受但不强烈的歧视。

03
CumIAP对ALB和ANC相关SAP预后不良风险的中介效应分析
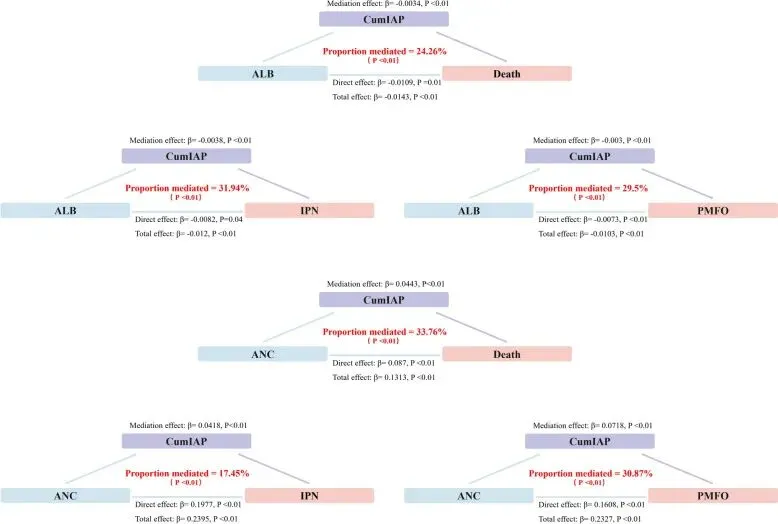
以CumIAP为介导变量,探讨了其在ALB、ANC与SAP患者预后不良之间的关联中的作用。结果显示,CumIAP部分介导ALB和ANC与预后不良的关联(见图。具体来说,关于ALB相关的结局,CumIAP介导效应的比例从24.26%(死亡,β = -0.0034,P < 0.01)到31.94% (IPN,4 β = -0.0038,P < 0.01)不等,表明至少24.6%的通过补充ALB降低的预后不良风险可以通过降低CumIAP来解释。 在非国化相关结局中,CumIAP介导了17.45%的IPN关联,30.87%介导PMOF的关联,33.76%介导死亡,表明近三分之一的非国大死亡风险介导于升高的CumIAP。

04
受试者内在计划(IAP)动态变化轨迹及其与不良预后关联
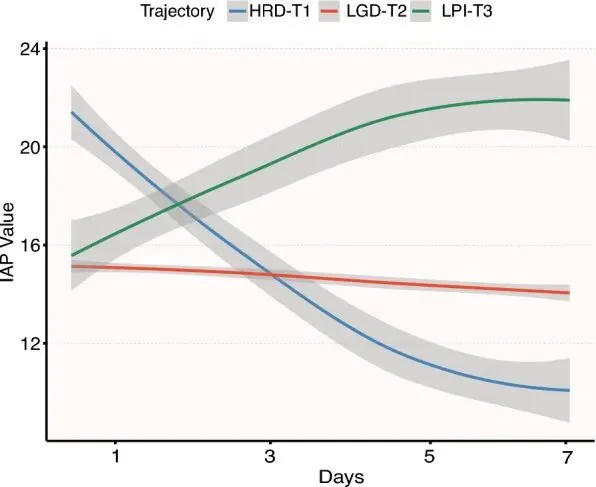
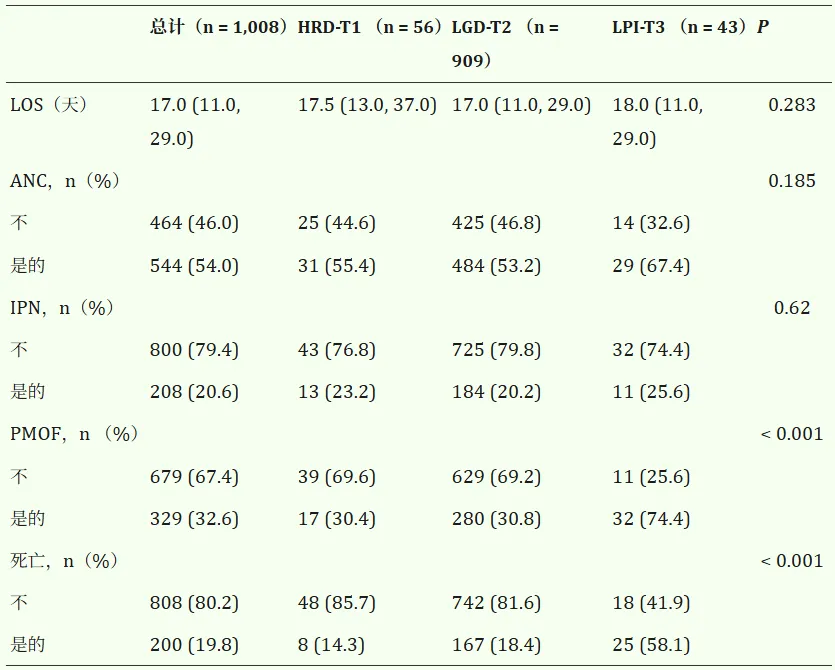
所有LCGMM均基于收敛度(系数=1)、最低贝叶斯信息准则、最高熵和后验概率(PP > 70%)进行评估。最优模型识别出三种不同的内购路径(见表S7);(1)高压快速下降组(HRD-T1,n = 56);(2)低压渐降组(LGD-T2,n = 909);(3)低压渐进增长群(LPI-T3,n = 43)(图。与LGD-T2相比,LPI-T3患者的Cr、BUN、APACHE II评分和干预措施均较高,HRD-T1的基线内心应用量最高(20 mmHg对LGD-T2为15,LPI-T3为15.5;P < 0.001)(表3)。HRD-T1和LPI-T3的IAP轨迹完全相反。

05
临床结局
临床结局方面,HRD-T1预后最佳,LPI-T3最差,PMOF和死亡率分别为74.4%和58.1%,LGD-T2为30.8%和18.4%,HRD-T1为30.4%和14.3%(见表4)。Kaplan–Meier分析证实LPI-T3的死亡率显著更高(对数秩P<0.05)(见图。第五季)。MIMIC-IV队列中验证了类似的轨迹模式和结局分布(见图。S6 和表 S8)。进一步回归分析显示,LPI-T3与住院死亡、IPN和PMOF风险显著增加,而HRD-T1和LGD-T2之间无显著差异。LPI-T3死亡的心率为3.00(95% CI:1.88–4.78),PMOF的比值比为6.44(95% CI:2.79–14.84)(见图。此外,按年龄、性别及高脂血症和糖尿病病史分层的亚组分析显示无显著相互作用(所有P代表相互作用>0.05),关联方向与主要发现保持一致(图。第七季)。
06
文章小结
这是首次揭示CumIAP与死亡和PMOF呈线性正相关,而与IPN呈U形关系的研究。值得注意的是,基线IAP低且呈上升轨迹的患者,其结局比高基线IAP且呈下降趋势的患者更差。
END
往期推荐




